Qu’est ce que le ligament croisé antérieur (LCA) ?
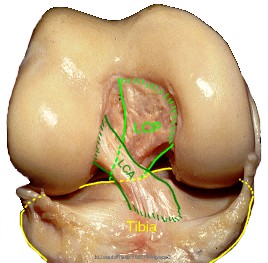
Le LCA est situé au centre du genou, tendu entre le fémur et le tibia. Il est court (environ 30 mm de long), épais (8 à 12 mm de diamètre) et très solide (rupture à 220 kg de force environ en traction). Il y a un autre ligament important dans le genou, le ligament croisé postérieur, ces deux ligaments ont des directions qui se croisent, c’est pour cela qu’ils s’appellent ligaments croisés (Fig 1).
A quoi sert-il ?
Le rôle du ligament croisé antérieur est de limiter le déplacement du tibia vers l’avant et de la rotation interne de la jambe (Fig 2). Il protège les ménisques et le cartilage de leur usure.
Le LCA a un rôle très important dans le contrôle des rotations, changements d’appui et contraintes en torsion, en son absence le genou risque de se dérober très souvent (impression que le genou se déboite) lors des essais de reprise des sports de pivots. Par contre les activités « dans l’axe » comme le vélo ou la course simple se passeront assez bien. La tolérance est variable, certains patients seront peu gênés alors que d’autres sentiront leur genou se dérober fréquemment, même dans les gestes de la vie courante.
Que se passe-t-il lorsque que l’on rompt son LCA ?
Le patient lors d’une torsion brutale ressent un craquement qui correspond à la rupture, il observe ensuite souvent un gonflement secondaire qui témoigne du saignement du ligament rompu dans le genou (Fig 3).
Dans les jours et semaines qui suivent, le gonflement diminue, le confort s’améliore, mais le ligament reste rompu, il ne cicatrise pas. Les phénomènes de dérobements, « lâchage » du genou surviennent par perte du contrôle du frein à la translation et de la rotation. Il s’agit de l’instabilité du genou (Fig4).

Comment savoir si le ligament est rompu ?
Le chirurgien habitué à la pathologie ligamentaire du genou pourra probablement dès la première consultation par l’interrogatoire et son examen clinique vous renseigner sur l’état de votre LCA.
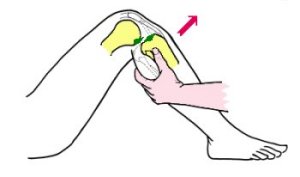
Il utilisera en particulier le test de Lachman (Fig 5) et le Pivot-shift.
Fig 5 : Test de Lachman
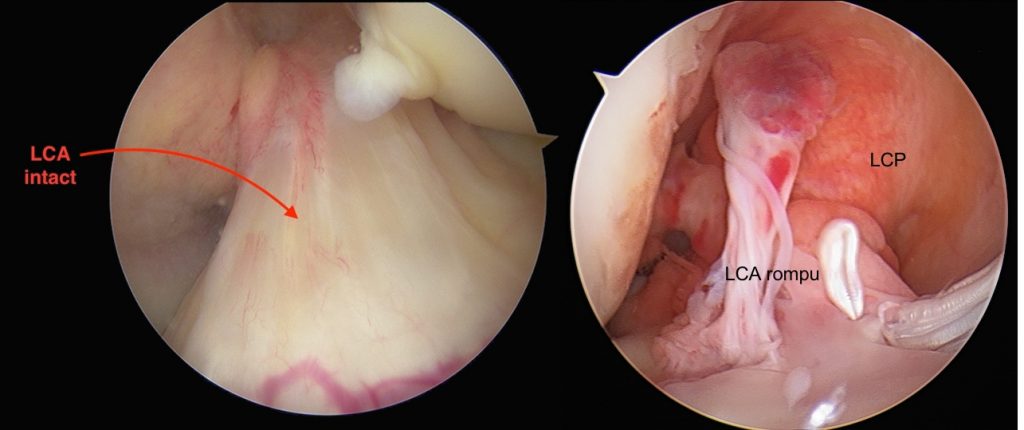
Il existe également des test de laximétrie pour mesurer le déplacement mécanique de façon précise (en mm) du tibia sous le fémur (KT 1000 ou GNRB). L’IRM montre le LCA mais surtout étudie les lésions associées sur l’os, le cartilage et les ménisques (Fig 6).
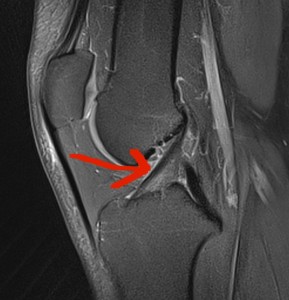
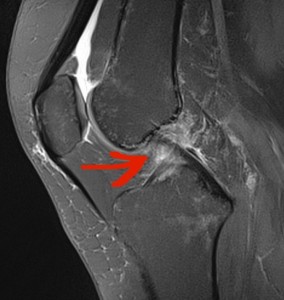
Fig 6 : IRM : LCA normal (gauche)/ LCA rompu (droite).
En fin de compte, faut-il opérer ?
On peut tout à fait vivre et marcher « normalement » et faire du sport sans ligament croisé antérieur. Si la rééducation fonctionnelle est bien conduite et sans apparition de « dérobement » au genou, l’intervention ne sera pas nécessaire. Les sports en ligne (course, vélo, natation) pourront être repris.
La chirurgie s’adresse aux patients « instables » et s’il existe une demande sportive (sports pivots ou contacts) ou professionnelle. Il s’agit exceptionnellement d’une urgence extrême (sauf si lésion méniscale grave associée); on a le temps de réfléchir .
Il faut aussi garder à l’esprit que l’on ambitionne d’améliorer le présent mais aussi de protéger l’avenir pour limiter l’arthrose du genou.
En effet, notamment en cas de lésion associées (ménisques, ligaments périphériques), le genou privé de LCA non opéré, va s’user plus rapidement : le jeu anormal, le fonctionnement imparfait et les dérobements vont malmener les ménisques et les cartilages exposant à l’arthrose à long terme.
Comment se passe l’intervention ?
Les fibres du ligament rompu on perdu toute organisation cohésion et qualité, la réparation par suture simple bout à bout n’est pas possible : une greffe va être installée en lieu et place de l’ancien ligament, c’est pour cela que l’on parle de reconstruction.
Quel tissu pour préparer la greffe ?
Le cahier des charges est exigeant en matière de caractéristiques biologiques et mécaniques, on fait appel à des éléments du patient lui-même (autogreffe).
Les 3 principales greffes sont :
-
Le tendon rotulien prélevé en partie (1/3 moyen) sur l’avant du genou , c’est une bonne greffe, utilisée depuis très longtemps, un peu en recul actuellement (opération plus lourde et douloureuse).
-
Les tendons ischio-jambiers (demi tendineux et droit interne = DIDT) sont un excellent matériel, très utilisé.
-
Le TLS (Tape Locking Screw) est une évolution du DIDT avec la particularité de ne prélever qu’un seul tendon (le demi tendineux) (Fig 7), d’offrir un creusement osseux moins profond et plus précis et d’amener au final un montage extrêmement solide. Il en résulte une opération moins pénible et une récupération plus rapide (Fig 8).
Comment reconstruire le LCA ?
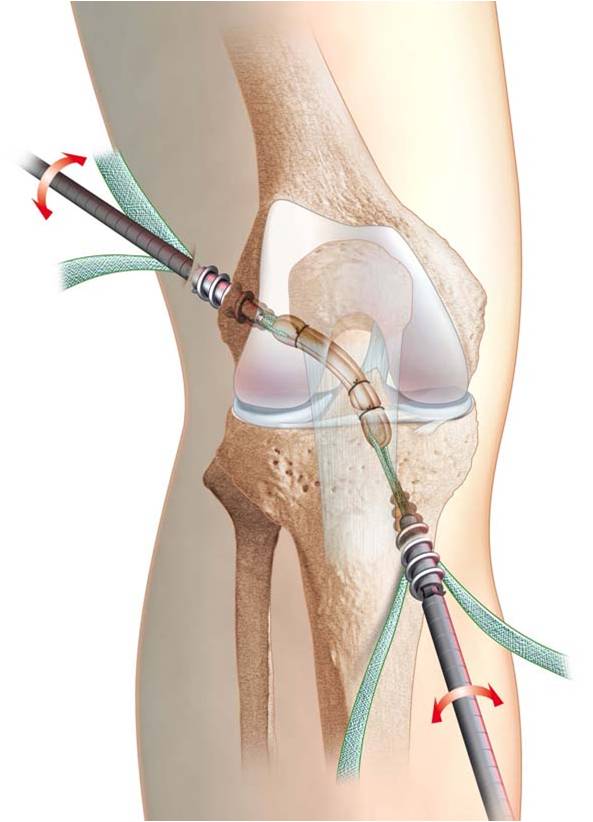
La chirurgie moderne du LCA se fait sous arthroscopie : le chirurgien va installer la greffe dans le genou en la fixant à chaque extrémité dans des logettes crées dans le tiba et le fémur. Il importe que la fixation se fasse exactement à l’endroit requis pour reproduire au mieux la fonction ligamentaire et qu’elle soit très solide.
La fixation de la greffe au fémur et au tibia, se fait par l’intermédiaire de vis puissante (10 mm de diamètre en moyenne), qui tiennent des bandelettes qui sont passées dans la greffe pour éviter d’écraser la greffe.

Quelles sont les suites ?
L’hospitalisation se fait en ambulatoire à la journée. Les 3 chirurgiens de l’équipe de la Polyclinique de l’Europe sont spécialisés dans la chirurgie du genou. L’appui du membre inférieur sous couvert d’une attelle et de cannes est autorisé immédiatement. Cette attelle est à porter durant une quinzaine de jours jusqu’à ce que les muscles permettent un bon verrouillage du genou. La mobilité du genou est libre en flexion et en extension.
Pour obtenir la meilleure récupération, l’adage est le suivant « PLUS ON EST CALME PLUS ON IRA VITE ET LOIN ».
Pour la reprise du sport :
L’enjeu est de ne pas « re casser » la greffe mais ne pas laisser une appréhension au sportif s’installer pour le retour au sport. Les chirurgiens du groupe UCORS ont étudié cette question en publiant des articles scientifiques dans des revues internationales (en dessous) sur le délai de retour au sport après reconstruction du croisé antérieur. Le suivi rapproché de votre chirurgien, vous dira en fonction de l’évolution quels sports peuvent être repris. Vous trouverez les délais moyens (ci-dessous) de reprise des sports.
Lien : https://www.ncbi.nlm.nih.gov/pubmed/27671473.
- 3ème semaine : ablation des cannes et attelle. Le patient vient en voiture à la consultation.
- 6ème semaine : vie quotidienne reprise avec marche sans restriction. Le vélo d’appartement et la natation en battement de jambes (crawl) peuvent être débutés.
- 3 à 6 mois : reprise progressive de la course, sur terrain non accidenté.
- 6 mois : reprise des sports en ligne (course, vélo, natation) sans restriction.
- 9 mois : reprise de l’entraînement sportif intensif et des sports de pivot dès que la condition physique est bonne.
Pour la reprise du travail :
Elle est variable en fonction du métier. Pour un travail sédentaire (télétravail possible), 1 semaine d’arrêt peut être suffisant. Entre 6 semaines et 3 mois, pour un travail physique au quotidien.
A partir de quand est on vraiment bien? Pas avant 9 à 12 mois. Un bon résultat est un genou solide, qui ne vous trahit pas durant le sport : vous vous en servez avec plaisir mais il reste sensible, différent. Il est rarement complètement oublié. Le confort final dépend surtout de l’état des cartilages et des ménisques.
Pourquoi attendre pour reprendre un sport de pivot et la compétition ?
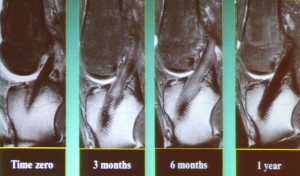
Parce que c’est le délai nécessaire (1 an en moyenne) à la maturation de la greffe.
Regardez cette séquence d’IRM (Fig 9) qui montre l’évolution de la greffe chez le même patient depuis le jour de l’opération jusqu’à 12 mois ; la densité initiale (greffe toute noire) disparait à 3 et 6 mois (greffe grise) et ne réapparait qu’à un an (greffe à nouveau noire). Une sollicitation abusive trop précoce risque d’abimer la greffe qui est longtemps fragile. Il faut bien comprendre qu’il s’agit d’un phénomène biologique naturel qui ne peut pas être accéléré !